医師の時間外労働が年1,860時間まで認められる「C-2水準」とは?
医師の長時間労働を是正する「働き方改革」の一環として、時間外労働の罰則付きの上限規制が2024年4月から適用開始となり、原則として36協定に基づく時間外労働の上限が年間960時間以内になります。
とはいえ、地域医療の確保や集中的な研修実施により上限規制を超えてしまう医療機関も想定されるため、年間1,860時間以内とする特例水準が設けられました。日本の医療水準の維持発展に向けて公益上必要な分野で、高度な技能を習得しようとする医師を対象にしたC-2水準もその1つです。
C-2水準については当初、具体的にどういった分野が対象となり、“高度な技能”として認定されるのか明らかにされていませんでしたが、厚生労働省の「医師の働き方改革の推進に関する検討会」(以下、推進検討会)における話し合いの末、それらの分野や技能を選定する仕組みや手続きの大枠は固まっています。
C-2水準の目的や概要、同水準が適用されるまでの仕組みなどを解説するとともに、どのような分野・技能が該当するのか、また 医師のキャリアへの影響について考察します。
医師の時間外労働の上限規制と特例水準
日本の医療は、医師の自己犠牲的な長時間労働により支えられている面があります。しかし、医療提供体制の持続性への考慮や、昨今のワーク・ライフ・バランス(仕事と生活の調和)の高まりなどの観点から、長時間労働の是正や健康確保を目指した医師の働き方改革が進められてきました。
具体的には、医療機関で診療に当たる勤務医の時間外労働の上限が年間960時間以内に定められ(A水準)、2024年4月から原則として全ての医療機関でこの上限時間の遵守が求められます。
しかしながら、地域医療提供体制の確保の観点からやむを得ず、A水準の上限時間を超えざるを得ない場合も想定されるほか、一定の期間、集中的に技能向上のための診療を必要とする医師向けの水準の必要性が指摘され、年間1,860時間を上限とする特例水準が設けられました。
前者が「地域医療確保暫定特例水準」(B水準、連携B水準)、後者が「集中的技能向上水準」(C水準)です。C水準はさらに、初期研修医や専門医資格を目指す専攻医を対象としたC-1水準、臨床に従事した期間が6年目以降で特定の高度な技能を習得するため長時間修練する必要のある医師を対象としたC-2水準に分けられます。
こうした特例水準の医師の健康を守るため、2021年5月21日に成立、同月28日に公布された「良質かつ適切な医療を効率的に提供する体制の確保を推進するための医療法等の一部を改正する法律」では、特例水準の指定を受けた医療機関に対して、医師の追加的健康確保措置として「勤務間インターバル」規制や連続勤務時間の制限、面接指導などが義務付けられました。
なお、特例水準は、指定を受けた医療機関に所属する全ての医師に適用されるのではなく、指定される事由となった業務に従事する医師のみの適用となります。
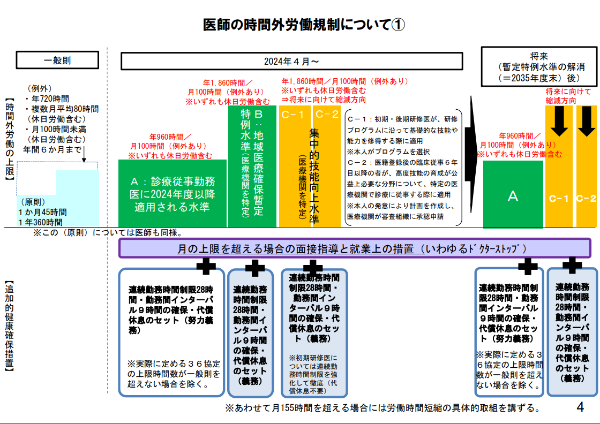
医師の時間外労働規制について①――出典:厚生労働省「医師の働き方改革に関する検討会 報告書(案)の概要」(2019年3月28日)
C-2水準が設定される理由
B水準および連携B水準は、医師のマンパワーなど医療資源が不足している地域などで医療提供体制を維持するために、またC-1水準は、臨床研修医や専門研修中の医師の場合、時間外労働の上限を設定すると一定の知識・手技を身に着けるために必要な診療経験を得る期間の長期化を招いて医師養成の遅れにつながるおそれがあるなどの理由から、年間1,860時間までの時間外労働が認められています。
では、C-2水準において長時間労働がなぜ容認されているのでしょうか。推進検討会の報告書によると、「我が国の医療水準の維持発展に向けて高度な技能を有する医師を育成することが公益上必要な分野においては、高度に専門的な知識・手技の修練に一定の期間集中的に取り組むことを可能としなければ、新しい診断・治療法の活用・普及等が滞るおそれがあり、ひいては医療の質及び医療提供体制への影響が懸念される」と記載されています。
すなわち、C-2水準を設けておかないと、日本の医療水準の低下を招きかねないと危惧されているのです。
C-2水準の適用に当たっては、まず「我が国の医療技術の水準向上に向け、先進的な手術方法など高度な技能を有する医師を育成することが公益上必要である分野」を、厚生労働省からの委託の形で新たに設けられる審査組織において指定し、最終的に厚生労働大臣が公示します。C-2水準の対象となる高度な技能(以下、特定高度技能)を特定していくためには、あらかじめどのような分野が対象となるのかを示しておく必要があるからです。
分野の公示は、「高度な技能を有する医師が必要で」、かつ「当該技能の習得及びその維持には相当程度の時間、関連業務への従事が必要な分野」という基本的な考え方に基づいて行われますが、推進検討会の中間とりまとめでは、例として「高度で長時間の手術等途中で医師が交代するのが困難であることや、診療上、連続的に診療を同一医師が続けることが求められる分野」を挙げています。
C-2水準の論点─“特定高度技能”の範囲
ただし、C-2水準における高度な分野・技能の範囲を巡っては、推進検討会の議論の過程でかなりハードルが下げられた印象です。前出の中間とりまとめなどでは、C-2水準の対象分野について「高度に専門的な医療を三次医療圏単位又はより広域で提供することにより、我が国の医療水準の維持発展を図る必要がある分野」と注釈をつけてきました。かなり限定的にC-2水準を想定していたわけです。
しかしその後、C-2水準に関する調査・研究事業および日本専門医機構の定める基本19領域の学会へのヒアリング調査を通じて、特定高度技能には①先進医療を含む医学研究や医療技術の進歩により新たに登場した技能だけでなく、②基本領域の専門医取得段階では独立して実施できる等の高いレベルまで到達することが困難な技能も含まれ得る──ことが明らかとなったとしています。
その上で厚生労働省は、「高度に専門的な医療を三次医療圏単位又は広域で提供することにより」という制限をかけると、②の技能が含まれなくなるとして同文言の適用を除外。“C-2水準の対象技能となり得る技能”として「医学研究や医療技術の進歩により新たに登場した、保険未収載の治療・手術技術(先進医療を含む)」に加え、「基本領域の専門医取得段階では独立して実施できる等の高いレベルまで到達することが困難な技能」を含めて対象とする方向性が示されました。
このC-2水準の範囲に対して、推進検討会内でも従来通り厳格な運用を求める意見と、厚労省案を支持する意見とに分かれ、最終的には複数の異なる分野の学術団体から技術的助言を得た上で審査を行うなど、審査組織における審査の適正性・透明性を担保する仕組み等を確立していくことで、厚労省案が了承されたという経緯があります。
厳格な運用を求める側の主張としては、特定高度技能を厳密に規定しないと、C-2水準が医療施設の管理者側による“B水準の抜け道に利用されかねない”との危惧を示しています。また、指定施設の乱立を招くことで、例えばサブスペシャリティ領域における症例数の分散化につながり、「高度な技能」を十分に習得できないといった本末転倒の結果になることを懸念しているようです。
「基本領域の専門医取得段階では独立して実施できる等の高いレベルまで到達することが困難な技能」をどのように解釈していくかで対象技能の範囲が大きく変わってくるだけに、審査組織の厳格な運用が求められるところです。なお、審査組織はC-2水準の対象分野について議論するほか、特定高度技能を特定するとともに、医療機関の教育研修環境および医師個人が作成する「特定高度技能研修計画」の内容を個別に審査するなど多様な機能が求められており、C-2水準を適切に指定・運用していく上での鍵になる存在です。

C-2水準の対象技能となり得る具体的な技能の考え方(案)――出典:厚生労働省「C-2水準の対象分野等の考え方及び技能等に関する審査の運用について」(2021年10月14日)
現場医師の自発的な意志や希望の下で発案される
最後にC-2水準の適用までの流れを説明し、対象技能の習得を目指す医師が準備すべきことについて紹介します。適用までの流れとしては、2つのパターンが想定されています。
1つは、医療機関の教育研修環境の審査を先に行い、その後、C-2水準適用医師を特定するパターンです。
十分な教育研修環境を有していることが明らかな特定機能病院、臨床研究中核病院、C-2水準の対象分野の研修機関が対象で、医療機関の教育研修環境を審査組織で審査し、適格と認められた場合、36協定の締結や医師労働時間短縮計画の策定などの要件を満たしていれば、都道府県よりC-2水準の対象医療機関としての指定を受けます。
その後、医師個人が作成した特定高度技能研修計画が審査組織で審査され、適格と認められて初めて、当該医師の同計画記載の技能の習得に関する業務についてC-2水準の36協定が適用されます。
もう1つは、上記以外の医療機関でもC-2水準の対象分野における医師の育成が想定されることから、医療機関の教育研修環境と特定高度技能研修計画を同時に審査し、それぞれ適格と認められた場合、医療機関を指定、およびC-2水準適用医師を特定するというものです。
いずれにしても、特定高度技能の研修については、個々の医師の自由な意志や希望の下で発案されることとされています。特定高度技能研修計画は計画期間、経験を行う分野、習得予定の技能、経験予定症例数、手術数、指導者・医療機関の状況、研修、学会、論文発表等学術活動の予定などを記載しますが、発案した医師が主体的かつ自発的に特定高度技能研修計画を作成し、当該計画の必要性を所属医療機関に申し出る必要があります。
逆にこの部分が歪められると、“長時間労働のためのC-2水準の適用”という誹りを免れません。
医療機関で勤務する医師にとっては、このような制度の趣旨を理解して、適切な運用がされるように対応していくことが求められます。
審査の運用に際しては所属医療機関内および審査組織内に医師からの相談を受け付ける体制の構築が求められていますので、必要に応じて同窓口に相談するのもよいかもしれません。
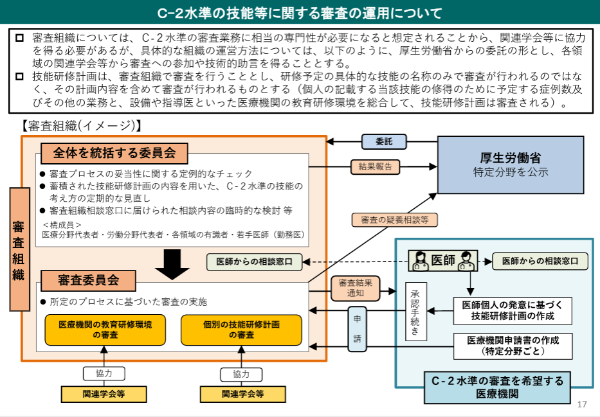
C-2水準の技能等に関する審査の運用について――出典:厚生労働省「C-2水準の対象分野等の考え方及び技能等に関する審査の運用について」(2021年10月14日)
(文・エピロギ編集部)
<参考文献>
- ・厚生労働省 「医師の働き方改革に関する検討会 報告書」医師の働き方改革に関する検討会(2019年3月28日)
- ・厚生労働省 「『良質かつ適切な医療を効率的に提供する体制の確保を推進するための医療法等の一部を改正する法律』の成立について」医師の働き方改革の推進に関する検討会 資料1(2021年7月1日)
- ・厚生労働省 「医師の働き方改革の推進に関する検討会 中間とりまとめ」医師の働き方改革の推進に関する検討会(2020年12月22日)
- ・厚生労働省 「C-2水準の対象分野等の考え方及び技能等に関する審査の運用について」医師の働き方改革の推進に関する検討会 資料1(2021年10月14日)



 公式SNS
公式SNS















