2024年開始の医師の働き方改革とは? ポイント・対策まとめ
高齢化により医療需要が今後ますます増加していく中、安全で質が高い医療を確保しながらも、長時間労働の多い医師の働き方を変えていくのは容易なことではありません。
上限規制の適用が2年後に迫る中、あらためて医師の働き方改革の全容とポイントを押さえながら、医療機関や医師にはどのような対応が求められているのかをまとめました。

1. “医師の働き方改革”とは──改革の概要
長時間労働の是正と多様で柔軟な働き方の実現などを目指し、2019年度から働き方改革関連法が順次施行され、医療機関で働く人を含むほぼ全ての業種を対象に、原則月45時間・年360時間(特別条項付きの36協定締結で複数月平均80時間・年720時間)を限度とした時間外労働の上限規制が導入されました。
しかし、この働き方改革関連法の適用が猶予される業種がいくつかあり、医師もその一つとして指定されました。
厚生労働省の2019年の調査によると、病院に常勤する医師の週当たりの勤務時間は、全診療科平均で56時間22分、勤務時間が週60時間を超える医師は男性で41%、女性で28%に上り、全ての職種の中でもトップレベルの長さといわれています。
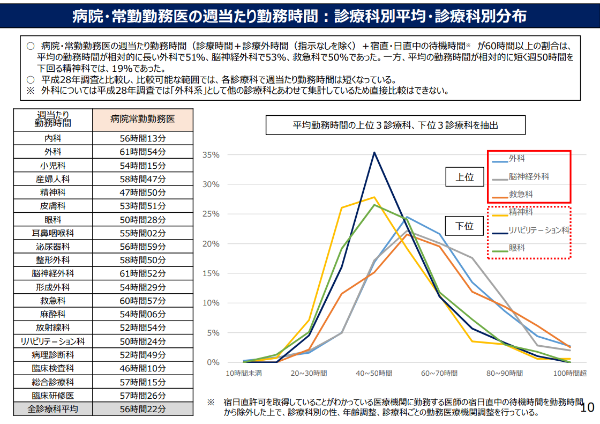
出典:厚生労働省「医師の勤務実態について」第9回医師の働き方改革の推進に関する検討会 参考資料3(令和2年9月30日)
他の先進諸国に比べて医師の不足・偏在が指摘される中で、日本の医療の質を支えてきたのは、長時間労働を厭わない医師の献身的な働き方があったからともいえます。こうした経緯や慣習、応召義務(正当な理由なく患者の診療の求めを断れないこと)など、医師の働き方の特殊性を踏まえ、診療に従事する医師については5年間の猶予期間が設けられ、2024年度から上限規制が適用されることになったのです。
また、診療従事医師の時間外労働の上限時間についても、「労働基準法施行規則の一部を改正する省令」(2022年1月19日公布)により、勤務実態に即して月100時間未満および1年について960時間に定められました。
さらに、勤務実態調査で年1,860時間超の医師が全体の10%程度で存在していたことを踏まえ、一定の要件を満たした医療機関においては暫定的に年1,860時間まで時間外労働を認め、2036年3月(2035年度末)までに段階的に暫定特例水準を解消していくとしています。
この暫定特例水準が示された当時、一般の水準と比べて時間外労働の上限規制が緩和されること、また長期スパンによる段階的な解消となることから、“骨抜き”との批判や、過労死ラインの約2倍の時間外労働を認めることについて懸念の声が多く上がりました。
しかし、地域医療に従事する医師や研修中の医師などは長時間労働が当面の間避けられない場合もあるとして、連続勤務時間制限や勤務間インターバル等の健康確保措置の実施などの対策を講じて事前に都道府県から指定を受けた医療機関においては、年1,860時間までの時間外労働が認められることになりました。
2. 医師の働き方改革におけるA・B・C水準とは
医師の働き方改革の中でも肝となるのは、先ほど触れた暫定特例水準であり、医師の働き方改革に関する各種検討会の議論を経て、A水準(年960時間以下)、B水準(地域医療確保暫定特例水準:年1,860時間以下、後述の連携Bの場合は、個々の医療機関において年960時間以下)、C水準(集中的技能向上水準:年1,860時間以下)が設けられました。
A水準の働き方のイメージは、毎日1時間程度の時間外労働(早出か残業)で帰宅し、当直は週1回(当直翌日は昼まで)、月2回は週休2日(概ね4週6休)を取得するといったペースの働き方となります。
しかし、救急医療や在宅医療、高度な専門治療などで地域において重要な役割を果たす医療機関の医師や、研修プログラムに沿って基礎的な技能や能力を修得する臨床研修医・専攻医、短期間に多くの症例を集中的に経験して高度技能の獲得を目指す中堅医師にとって、こうしたA水準の働き方をすぐに実現するのは難しいという実情があります。
そこで、地域医療の確保や集中的な研修実施の観点から、やむを得ず高い上限時間が適用される医療機関を都道府県知事が指定する制度が、2021年5月28日公布の「良質かつ適切な医療を効率的に提供する体制の確保を推進するための医療法等の一部を改正する法律」(以下、改正医療法)で創設されました。
B水準、C水準の適用は同制度がもとになっており、これらの水準に該当する医師がいる医療機関は、2023年度末までに都道府県から指定を受ける必要があります。
なお、B水準は、さらに派遣先(医療提供体制の確保のために必要と認められるものに限る)の医療機関の労働時間を合算した連携B水準があり、C水準は、臨床研修医・専攻医を対象としたC-1水準、医籍登録後の臨床従事6年目以降の医師を対象としたC-2水準に分かれています。
3. B・C水準(年1,860時間以下)に該当する場合に必要な対応
2035年末までの暫定的な措置とはいえ、B水準とC水準の上限である年1,860時間は、一般則(原則)である年360時間の5倍、特別条項付きの年720時間でも2.5倍に相当します。
そのため、月の上限である100時間を超える場合は、産業医等による面接指導と就業上の措置(就業中止など)に加え、連続勤務時間制限28時間や勤務間インターバル9時間の確保などの追加的健康確保措置を義務として徹底していかなければなりません。
さらに、B・C水準に該当する医師がいる医療機関は、2024年度までに行わなければならないことが目白押しです。
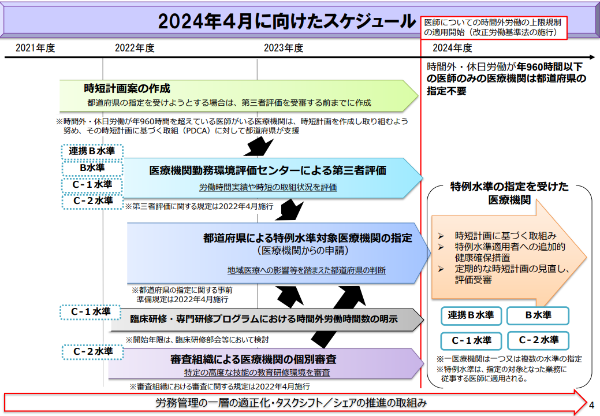
出典:厚生労働省「「良質かつ適切な医療を効率的に提供する体制の確保を推進するための医療法等の一部を改正する法律」の成立について」第12回医師の働き方改革の推進に関する検討会 資料1(令和3年7月1日)
改正医療法では、勤務医が長時間労働となる医療機関に対して、医師労働時間短縮計画の作成とPDCAサイクルによる改善を努力義務(2024年4月以降は義務)としていますが、都道府県からB水準、C水準の指定を受けるためには、計画について医療機関勤務環境評価センターによる第三者評価が必要になります。
すなわち、同計画を策定しないと指定が受けられないため、注意が必要です。評価センターによる評価や指定が間に合わなければ、B水準の医師がいるにもかかわらず、2024年度はA水準(年960時間)を順守せざるを得なくなるという状況もあり得ます。
なお、2022年4月1日付けの厚生労働省告示で、その評価センターとして公益社団法人日本医師会が指定されています。
4. 医師の働き方改革の取り組み事例
医師の働き方改革に関する制度上の対応が求められる中、長時間労働の勤務医がいる医療機関では、“待ったなし”で時短計画などを作成し、それをもとに医師の時間外労働の改善に取り組んでいかなければなりません。
厚生労働省が2020年に示した「医師の働き方改革に関する好事例」では、①変形労働時間制の導入、②労働時間該当性の取扱いの明確化、③勤怠管理システムの導入、④他職種とのタスクシフト/シェアなどの取り組み事例が紹介されており、参考になります。
①変形労働時間制の導入では、1週間当たりの労働時間が法定労働時間(40時間)を超えない範囲で、業務の繁閑に応じて労働時間の配分を認める1カ月単位の変形労働時間制を導入し、予定されている夜間・休日担当業務等を所定労働時間内で組むことが可能となり、時間外労働が削減できたといいます。
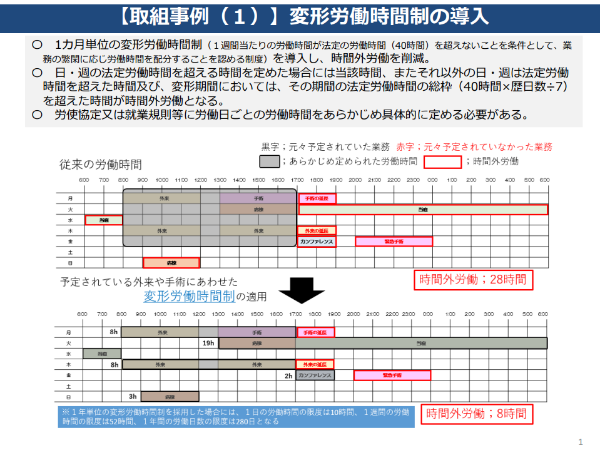
出典:厚生労働省「医師の働き方改革に関する好事例」第7回医師の働き方改革の推進に関する検討会 資料4(令和2年3月11日)
また、院内にいても労働時間に当たるかどうか明確になっていない作業が多い中、②労働時間該当性の取扱いの明確化では、「業務」と「自己研鑽」「業務外の研究」などを区分けしています。例えば、参加任意の勉強会やカンファレンス、上長の命令に基づかない学会発表の準備は「労働時間に該当しない」と規定し、これらの整理により、1年間で医師の月平均の時間外労働を94時間以上から41時間へと半減させるという驚異的な成果を上げています。
そのほか、④他職種とのタスクシフト/シェアでは、医師事務作業補助者や特定行為研修修了看護師の積極的な活用で、勤務医の負担軽減を図る事例が多数取り上げられています。
5. 医師の働き方改革の対応のための第一歩──まずは労働時間の正確な把握から
こうした数々の対策や暫定特例水準の手続きを進める上で最も重要であり、また“前提条件”となるのは、各病院で働く医師の勤務実態を正確に把握することです。それぞれの医師の労働時間がどれくらいなのかが分からなければ、方針も対策も立てようがないからです。
しかし、すでにこの段階でつまずいている医療機関が少なくないようです。2022年6月に開催された社会保障審議会医療部会で、3,613病院(大学病院の本院82病院を含む)を対象とした「医師の働き方改革の施行に向けた準備状況調査」の結果が報告され、副業・兼業先も含めた時間外・休日労働時間を概ね把握していると回答した病院は、4割程度にとどまることが明らかになりました。
医師派遣に関する問では、回答する病院によって「派遣」の解釈にばらつきがあるなど調査自体に課題があり、そのため、同調査では、「今回の調査では病院の準備状況等、総合的な評価は困難」と結論付けています。
医師の働き方改革を進めるにあたっては、先ほど紹介した労働と自己研鑽の境界や、病院ごとで異なる派遣の解釈などを擦り合わせ、時間外労働を正確にカウントしていくための「労働時間」の定義を病院間で共有する、あるいは副業・兼業先(派遣先)の勤怠管理をどうしていくのかといった部分で新たな仕組み、知恵や工夫などが必要になりそうです。
一方、勤務医も意識を変えていかざるを得ないでしょう。これまで良くも悪くも自分のペースで働くことができたわけですが、勤務先の管理はより強まります。兼業・副業先の勤務時間のカウント・申告も必要です。タスクシフト/シェアなどで勤務時間を短縮しながら、オンとオフのメリハリをつけた働き方が、より重要になるでしょう。
(文・エピロギ編集部)
医師の働き方改革への対応にお困りの方へ 株式会社メディウェルでは、医師の働き方改革への対応を行う医療機関へのアドバイスや有益な情報提供を行っています。医師や職員の採用などでお力になれるかもしれません。ご相談したい方は下記よりお問い合わせください。
<参考文献>
- ・厚生労働省「医師の勤務実態について」第9回医師の働き方改革の推進に関する検討会 参考資料3(令和2年9月30日)
- ・厚生労働省「「良質かつ適切な医療を効率的に提供する体制の確保を推進するための医療法等の一部を改正する法律」の成立について」第12回医師の働き方改革の推進に関する検討会 資料1(令和3年7月1日)
- ・厚生労働省「医師の働き方改革に関する好事例」第7回医師の働き方改革の推進に関する検討会 資料4(令和2年3月11日)
- ・厚生労働省「医師の働き方改革の施行に向けた準備状況調査 調査結果」第88回社会保障審議会医療部会 資料1(令和4年6月3日)



 公式SNS
公式SNS
















コメントを投稿する