医療訴訟は減ってきている? 医療事故の現状や制度に対する考え方と安全への取り組み
いわゆる医療ミス・医療事故に対する損害賠償訴訟(以下、医療訴訟)の件数は近年、横ばいか、やや減少傾向にあります。しかし、ポスト・コロナの時代となり、社会情勢も変化している状況もあるだけに、今後、医療訴訟が増加に転じる可能性も否定できません。そこで今回は、医療訴訟の現状、医療事故を報告する制度の概要、それらを踏まえての医療安全という観点からの取り組みについてまとめました。

1.医療訴訟は近年減少傾向に
最高裁判所が公表した「医事関係訴訟事件統計」によると、2022年に地方裁判所および簡易裁判所で医療訴訟として新たに受け付けたのは647件(速報値)で、前年比103件(13.7%)減。新型コロナウイルス感染症が流行する前(以下、コロナ前)の2019年を基準にすると、158件(19.6%)減少しています。
医療訴訟のピークは2004年の1,110件で、コロナ前の10年間が800件前後で推移しているのと比べると、近年は減少傾向にあると言えます。
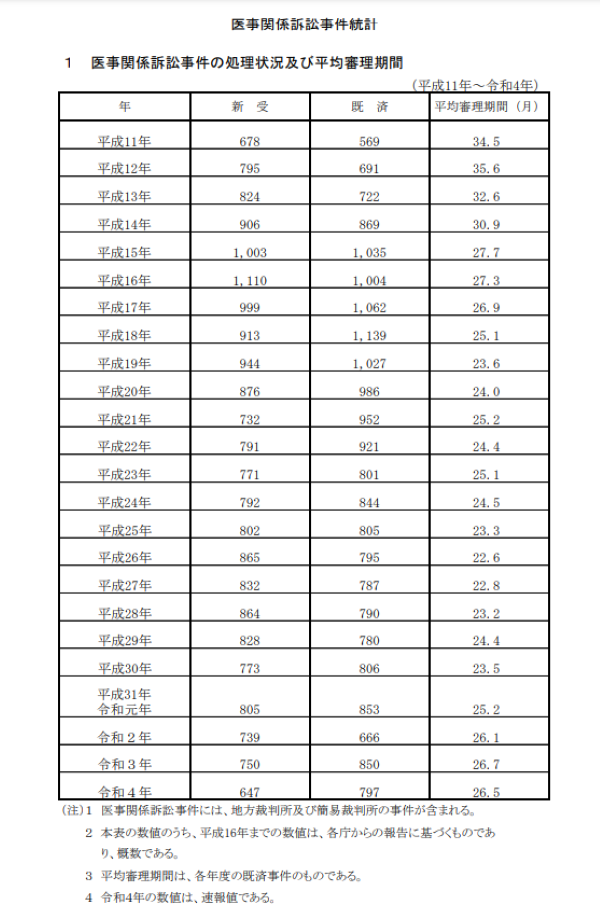
出典:最高裁判所「医事関係訴訟事件の処理状況及び平均審理期間」
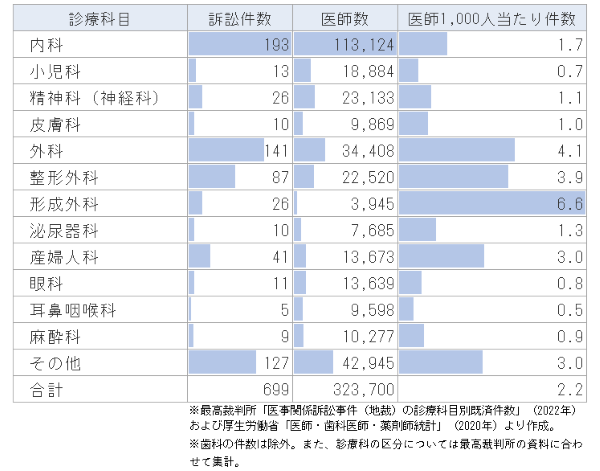
ではそもそも、医療訴訟の特徴とはどういったものでしょうか。前述の「医事関係訴訟事件統計」を基にまとめると、次のようになります。
- (1)訴訟件数(既済件数)の多い診療科は内科、次いで外科となっているものの、医師数に対する件数で見た場合、形成外科が最も多く、次いで外科、整形外科といった外科系の診療科が多い状況となっている 。
- (2)医療訴訟は、およそ5割が裁判の途中で和解し、最終的に判決に至るのは3割程度である。
- (3)判決に至った場合の認容率(いわゆる患者勝訴率、「一部勝訴」含む)は、2024年は18.5%で、これは近年、低下傾向にある。
このように医療訴訟が減少傾向にある背景として、▽裁判外紛争処理(ADR)の普及▽産科医療補償制度の創設▽医療事故調査制度の施行――などがある、とされています。
2.患者側の勝訴となった損害賠償請求事件とは
では実際に、比較的最近の医療訴訟で、患者側の勝訴となった2つの損害賠償請求事件の概要を紹介します。
出典:最高裁判所「裁判例検索」令和2年(ワ)第1928号、平成29年(ワ)第30300号
これらの事件は、医師や看護師などの医療ミス・医療事故によって病態が悪化・死亡したため、注意義務違反が認められ、患者側の勝訴となりました。医療事故を疑ったときは、速やかに公的機関に報告・院内調査をすることが肝要です。
3.医療事故調査制度は医療の安全の確保、医療事故の再発防止が目的
医療事故を疑ったときに活用すべき制度が「医療事故調査制度」です。2014年6月に医療法が改正され、医療機関の管理者が法の定める医療事故に該当すると判断したときは、第三者機関(医療事故調査・支援センター)に報告するとともに院内調査を行う医療事故調査制度が創設されました。なお、医療事故調査制度は2015年10月1日から施行されています。
医療事故調査制度の目的は「医療の安全を確保するために医療事故の再発防止を行うこと」となっており、責任追及を目的としたものではないことが明記されています。
「医療事故調査・支援センター」として指定されている一般社団法人日本医療安全調査機構の調査によると、医療事故発生報告の件数は、2016年は406件ですが、2017年から2023年までは300件台で推移しています。2020年から2022年にかけて減少する傾向が見られますが、2023年は増加に転じています。こうした背景には、コロナ禍の影響があると推測されます。
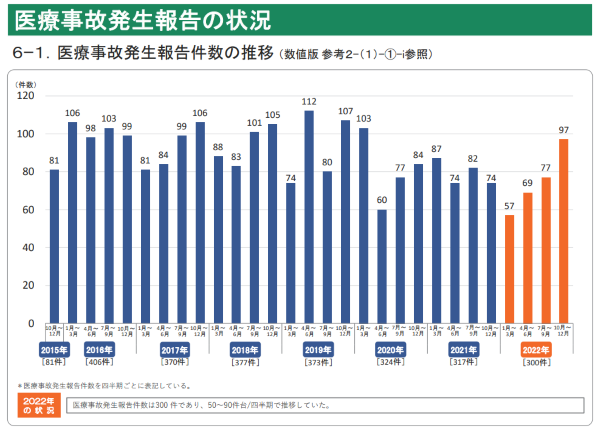
出典:一般社団法人日本医療安全調査機構「医療事故調査・支援センター2022年報」(2023年3月)資料p.7
4.まず「安全管理」、日常において医療の安全確保の取り組みを
ここまでお伝えしたように、医療訴訟は医療機関側が勝訴する確率が高いのですが、訴訟が起こらないわけではありません。そこで意識したいのが、【事件1】で見たように、スタッフ間の連携不足などの医療ミス・医療事故を防ぐこと。そのためには、看護師をはじめ各医療従事者とのコミュニケーションを取り、患者さんの病態を各自が把握することが必要です。そのためにも、気づいたらお互いに率直に意見を伝え、周りの意見には謙虚に耳を傾けましょう。
また、カルテに、診療内容を、他の人にも分かりやすく正確に記録することも大切です。これは、万が一医療訴訟になった場合、証拠として役立つだけでなく、患者さんの病態をスタッフ間で把握することにも役立ち、重篤な患者さんにはチームで注意を払うことで、医療ミス・医療事故を未然に防ぐことが期待できます。
そして何より重要なのが、患者さんとのコミュニケーションです。医師からすると、当たり前のことを患者さんが訊ねてくることはよくあります。そうした場合に、患者さんの立場になって平易な言葉で分かりやすく説明することは大切です。また、患者さんによっては、うまく主訴を伝えられない方もいます。日頃からコミュニケーションを取っていると、そうした患者さんの異変を読み取れるようになるでしょう。
こうした患者さんとのコミュニケーションについては、厚生労働省(以下、厚労省)も推奨しており、「患者の安全を守る」ことを中心とした総合的な医療安全対策を推進するため、2001年から各関係者の共同行動を「患者の安全を守るための医療関係者の共同行動(ペイシェント・セーフティ・アクション)」と命名し、さまざまな安全管理の取り組みを推進しています。

出典:厚生労働省「令和5年度『医療安全推進週間』について」
例えば、9月17日は「世界患者安全の日」であるとして、厚労省のサイトで、各地の病院・大学・職能団体などの取り組みを紹介しています。聖路加国際病院では、「患者安全」への取り組みについてのインタビュー動画の配信をしたり、大阪大学医学部附属病院では2022年度国公私立大学附属病院医療安全セミナーにおいて、厚労省が医療安全に関する講演を行い、「世界患者安全の日(World Patient Safety Day)」についても紹介したりといった具体例が掲載されています。このように医師個人はもちろん、医療機関全体として患者理解や医療ミス・医療事故について一丸となって取り組むことが安全管理につながると言えるでしょう。
<参考文献>
- ・最高裁判所「医事関係訴訟事件の処理状況及び平均審理期間」
- ・最高裁判所「医事関係訴訟事件(地裁)の診療科目別既済件数」
- ・最高裁判所「裁判例検索」
- ・一般社団法人日本医療安全調査機構「医療事故調査・支援センター2022年報」(2023年3月)
- ・厚生労働省「医療事故調査制度について」
- ・厚生労働省「令和5年度『医療安全推進週間』について」
- ・厚生労働省「9月17日は『世界患者安全の日』です」



 公式SNS
公式SNS
















コメントを投稿する