地域ごとに医師数を割り当てる ― 動き始めた「医師偏在対策」の中で、医師はどんなキャリアを目指すべきか
勤務医・開業医別での2040年を見据えたキャリアの描き方
市川 衛(医療ジャーナリスト/医療の翻訳家)
この発言が、具体的に何を指しているかは不明です。しかし筆者のもとには、霞が関では実際に具体的な制度案の検討が始まっているとの情報も入ってきています。
今後政府内で、若手医師のキャリアに直接影響する検討が進んでいくと考えられる中、本記事では、その方向性を暗示する2つの文書を読み解きつつ、「2040年を見据えた、若手勤務医/開業医のキャリアの描き方」について考えます。

1. 武見発言の背景・深刻化する「医師の偏在」の実態
武見発言の背景には、深刻化する「医師の偏在」があります。特に問題視されているのが、進む「医師の供給過剰」と「勤務医→開業医シフト」です。
図1は2020年の医学部定員をもとにした、今後の医師の需給推計です。供給ケース2、すなわち医師が原則的な上限である年960時間の時間外労働を行ったとした場合では、2029年ごろに患者等が求める医療サービス量と、医師が提供できるサービス量が釣り合います。
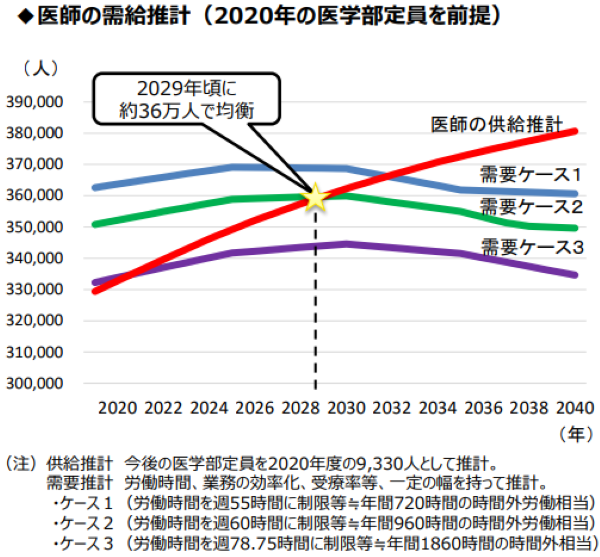
出典:財務省財政制度等審議会建議「我が国の財政運営の進むべき方向」参考資料2(2024年5月21日)資料p.59より一部抜粋
また近年、病院勤務医が都市部などで無床診療所(クリニック)を開業するケースが増えています。人口10万人あたりの無床診療所数を見てみると、東京23区は全国平均の1.5倍程度。その他の地域(特別区・政令市・中核市以外)と比べると、2倍近くになっていることが分かります。(図2)
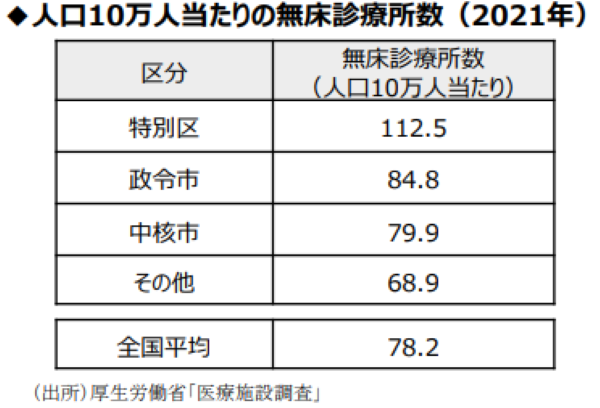
出典:財務省財政制度等審議会建議「我が国の財政運営の進むべき方向」参考資料2(2024年5月21日)資料p.62より一部抜粋
医師が余り、都市部で開業する人が増えると、患者の奪い合い(過剰診療)と同時に、地方における診療体制の弱体化が起きるのではないか、と危惧されているわけです。
2. 「骨太の方針」で強調された「全世代型社会保障」と医師の偏在対策
この6月21日、国の方針を決める最重要文書の一つとされる「骨太の方針」が閣議決定されました。この中で重点項目とされているのが「全世代型社会保障」の推進です。今後の少子高齢化の中で、若い世代の負担を減らし、高齢層への給付を適正化することで、社会保障の持続可能性を担保していこう、というものです。
「全世代型社会保障」の項目の中で、前掲の「医師の偏在」に関する今後の対策方針が示されました。少し長いですが、全文を引用します。
医師の地域間、診療科間、病院・診療所間の偏在の是正を図るため、医師確保計画を深化させるとともに、医師養成過程での地域枠の活用、大学病院からの医師の派遣、総合的な診療能力を有する医師の育成、リカレント教育の実施等の必要な人材を確保するための取組、経済的インセンティブによる偏在是正、医師少数区域等での勤務経験を求める管理者要件の大幅な拡大等の規制的手法を組み合わせた取組の実施など、総合的な対策のパッケージを2024年末までに策定する。あわせて、2026年度の医学部定員の上限については2024年度の医学部定員を超えない範囲で設定するとともに、今後の医師の需給状況を踏まえつつ、2027年度以降の医学部定員の適正化の検討を速やかに行う。
筆者個人の注目ポイントは、総合的な政策パッケージの例として「医師確保計画の深化」「経済的インセンティブ」という言葉が入ったことです。
3. 財務省が目指す「地域別診療報酬」「地域ごとの新規開業規制」
「医師確保計画の深化」「経済的インセンティブ」とはどのような内容を視野に入れているのでしょうか。全世代社会保障を強力に推進しようとする財務省がこの5月に公表した「財政制度等審議会建議」の中にある、次の2つの提案にヒントがあります。
- ・診療所の偏在是正のための地域別単価の導入
- ・医師過剰地域における開業規制の導入
簡単に言えば、「診療報酬を、地域ごとに変えられるようにすること」、そして「医師過剰地域における、新規開業の制限」が提案されています(詳細:財務省財政制度等審議会建議「我が国の財政運営の進むべき方向」参考資料2(2024年5月21日)Ⅳ-2-30およびⅣ-2-31参照) 。
地域別単価については、診療所が不足している地域では診療報酬の点数を据え置き、過剰な地域(東京23区など)では点数を引き下げる、という形がイメージされているようです。実現すると、都市部のクリニックは経営上の大きな打撃を受けます。
また開業規制の導入については、ドイツやフランスの制度が参考にされています。ドイツでは、一定の地域の医師1人あたりの住民数を計算し、保険医の種類ごとに定められた基準の110%を超えていれば、新規の開業に許可を出さないという制度があります。日本で導入されたとしたら、例えば23区で開業をしたくても眼科はもう一杯で、別の県を検討しなければならない…というのが当たり前になるかもしれません。
4. 2040年を見据えた、若手勤務医/開業医のキャリアの描き方とは
ここで確認したいのは、これまでの内容は政府で行われている検討の一部を示しているのみで、実現すると決まったわけではないことです。
しかし今後、少子高齢化や社会保障費の増加が進んでいく以上、グラデーションはあるものの、上記のような施策が行われていく方向性にあることは否定できません。
以下は個人の意見ですが、現在若い世代で勤務医や開業医として働いておられる方は、次のような点に意識が必要だと感じます。
〇開業医の場合:
今年の診療報酬改定では、生活習慣病の管理費用に関して変更がありましたが、「財政制度等審議会建議」を見る限り、今後、より不利な改定が行われる可能性もあります。また、将来的に「地域別診療報酬」が導入された場合、特に都市部に開業しているクリニックの被る経済的な打撃は大きくなると考えられます。
すでに取り組まれているクリニックも少なくありませんが、特に都市部においては、歯科の併設や自費診療メニューを入れるなど、保険診療(生活習慣病診療)だけに頼らない経営ポートフォリオの設計が必要になるかもしれません。
〇勤務医の場合:
いま当面の課題となっているのは、勤務医の大都市―地方間の偏在および勤務医⇒開業医シフトです。すなわち、地方で勤務医としてキャリアを積んでおられる方の場合、方向性を大幅に変える必要性は少ないと言って良いかもしれません。また、総合診療医の機能の重要性はより高まることが想定されるので、そのスキルを磨くことを考えても良いかもしれません。
一方で今後、開業を考えられている方は(どこまで迅速に進むかは分かりませんが)自由開業の制限が生じた場合、早めに取り組まないと「思い通りの場所や診療科で開業できない」というリスクがあります。また、仮に開業できたとしても、上記で示したような、診療報酬の切り下げや競争の激化といったリスクは否めません。
もちろん子どもの教育やワークライフバランスを考えた場合、都市部での開業を希望する方も少なくないでしょう。今後は、例えば二拠点開業(都市部と地方部に拠点を構え、2カ所で診療を行う)や、「都市部で開業しつつ、診療日の一部を地方の病院での勤務にあてる」といった柔軟な働き方の選択肢が優位になっていくのかもしれないと感じます。
<参考文献>
- ・NHK News Web「武見厚労相“地域ごとに医師数割り当ても検討”日曜討論」(2024年4月7日12時15分)
- ・財務省財政制度等審議会建議「我が国の財政運営の進むべき方向」参考資料2(2024年5月21日)
- ・内閣府「経済財政運営と改革の基本方針2024~賃上げと投資がけん引する成長型経済の実現~」(2024年6月21日)

- 市川 衛(いちかわ まもる)
- 東京大学医学部を卒業し、NHKに入局。医療・健康分野を中心に国内外での取材や番組制作に携わる。現在はREADYFOR㈱ 基金開発・公共政策責任者、広島大学医学部客員准教授(公衆衛生)、㈳メディカルジャーナリズム勉強会 代表、インパクトスタートアップ協会 事務局長などを務めながら、医療の翻訳家として執筆やメディア活動、コミュニティ運営を行っている。



 公式SNS
公式SNS













コメントを投稿する