日本全国に“救急クリニック”を根付かせたい【後編】
上原 淳 氏(川越救急クリニック 院長/日本救急クリニック協会 理事長)

総務省の発表によると、2016年の救急車の出動件数は約620万件で、搬送人員数は約560万人。いずれも2009年から7年連続で増加し、過去最高を記録しました。搬送人員の57%以上が高齢者であったこと、そして日本における高齢化の急速な進行度合いを鑑みると、救急医療の重要性は加速度的に増してくことが予想できます。
こうした状況下で、「3次救急がもっと3次救急であるような流れ」を作ろうとしている医師がいます。日本初の「救急特化型クリニック」を開院し、現在は日本救急クリニック協会の理事長も務める上原淳氏です。
今回は同氏に、救急医療に携わってこられたこれまでの経験や、救急医療に対する想いなどを綴っていただきました。
日本の救急医療の現状や上原氏が川越救急クリニックを開院したきっかけをご紹介した前編に続き、後編では、川越救急クリニックを開院されてから感じた救急医療の意義ややりがい、同氏が目指す救急医療の姿についてご紹介します。
患者さんの「あの時はありがとう」が救急医の幸せ
私は2010年7月、前代未聞の夜間救急に特化したER型クリニックを開業しました。当初は1日に10人程度しか患者さんは来ませんでしたが、徐々に増えていき、現在では30~50人の患者さんが受診されます。平成26年の年間の患者数は、救急車で来院した患者さんが1,431人(図1)、ウォークインで外来受診された患者さんが12,726人でした。
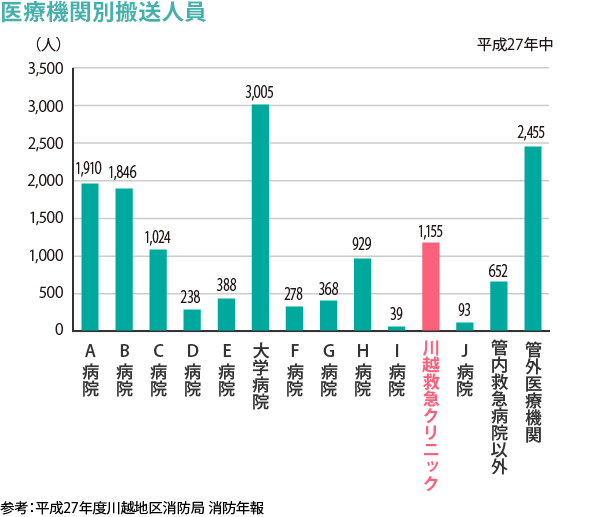
※このグラフは川越地区消防局が毎年HP上に掲載しているデータです。当院は川越以外の救急隊も来院するので、年間で約1500台の救急受け入れとなっています。
このうち90%以上の患者さんは軽症で、当院での診察、処置で帰宅可能な方でした。これら軽症の患者さんが、3次救急の大学病院に行かずに済んだのは一つの成果かな……と思います。また、残りの10%未満の患者さんの中には、次にご紹介するような方もいました。
<症例1>
患者:81歳(男性)
主訴:背部痛
既往:高血圧(服薬にて良好にコントロール中)
本日、天気が良かったので朝から庭の木の剪定を行っていた。途中、木を見ながら後ずさりしていて、物に躓いて、尻餅をついて転倒。背中は打っていないと思うが、背部痛が出現したため、妻に支えられ、室内に行きしばらく立ち上がれずに横になっていた。夕方になって立ち上がれるようになったが、まだ背中から腰にかけて痛いので妻に付き添われて来院。
「背中の骨が心配」とのこと。肋骨、ならびに胸部X線撮影を施行したところ、肋骨、胸椎に異常は認めない。肺野は左肋骨横隔膜角が鈍。液体貯留? 縦隔がやや拡大しているように見える。
さらに詳細に問診してみると、背部痛は最初肩甲骨直下あたりだったのが、時間とともに腰まで広がってきたとのこと。
胸腹部の造影CT撮影を施行した。そこには、胸部大動脈弓直下から腹部にかけて解離した大動脈が映し出されていた。
<症例2>
患者:42歳(男性)
主訴:胸痛
既往:なし、会社の健診でも指摘されていない
ここ1カ月、仕事が忙しく、休む暇がない。本日夕方から、間欠的に前胸部から上腹部にかけての締め付けられるような痛みが出現。3−4分我慢すると痛みは軽くなる。1回嘔吐した。3—4回あったため会社同僚に付き添われて来院。
12誘導心電図:正常心電図、ST-T変化なし
心エコー:心臓の動きに異常を認めない、弁の動きも正常
腹部エコー:腸管ガス著明、腸蠕動亢進、肝胆膵に異常所見なし、腹水貯留なし
採血検査:白血球数上昇、トロポニンT、CK-MBなど正常
診察時には疼痛が治まっており、聴診上も腸蠕動音亢進のみ。急性胃腸炎の可能性が強いこと、狭心症の可能性もゼロではないことを説明し、帰宅とした。
会計待ちで受付ソファに座っていて、再度胸痛が出現。心電図をとったところ、II、III、aVf誘導でST上昇を確認。すぐにアスピリンを服用してもらい、モルヒネ、ニトログリセリン投与。酸素投与下に近隣で心臓カテーテル検査可能な施設へ転院となった。
この2例とも、少しタイミングがずれれば、背部打撲、急性胃腸炎という診断名で帰宅させてしまうところでした。過去7年間に、ウォークインから重症と判断し転院となった方が60名ほどいらっしゃいます。これらの患者さんたちの何人かは転院後にお亡くなりになったようですが、無事助かった方々が後日当院を訪ねてくださり、「あの時は本当にありがとうございました」とおっしゃっていただけるのが救急医の幸せです。そして、軽症の方々が口々に、「夜だからどうしようかと思ったよ。ここが開いてて本当に助かった」とおっしゃっていただけるのも甲乙つけがたい幸せですね。
3次救急が、より3次救急として存在できるように
さて、肝心の地域の3次救急である大学病院の夜間外来はどうなったのでしょうか? 現在大学病院内科に所属するDr.や、大学病院の医療事務さんなどから話を聞く機会があります。2016年度の大学病院の時間外受診は約2万人だったそうですが、だいたい異口同音に「いやあ、以前に比べればだいぶ減って当直医も楽になってますよ」との話をいただきます。また時々、「大学病院に行ったら、外来の看護師さんにこちらの病院が良いわよと言われて来ました」という患者さんがいらっしゃったりします。これもまたうれしい瞬間ですね。
開業後しばらくすると、埼玉県川越市で変わった開業をした医者がいるという話が広がって、いろいろなマスコミに取り上げられました。そのニュースを観て、「私もこういう開業を目指したい!」と思ってくれた数多くのドクターやナース、あるいは起業家の方々が当院を見学に訪れてくださいました。現在、全国に救急科をメインに標榜して開業しているクリニックがすでに少なくとも5カ所存在します。そして今後の開業を目指している先生が数名まだいらっしゃいます。このようなクリニックがある地域では、地域の住民、そして救急隊が口をそろえて「助かる」「安心する」と言ってくださいます。今後、このようなクリニックを全国に広めていければ、3次救急施設におんぶに抱っこの現在の日本の救急事情がだいぶ改善され、3次救急が現在よりもっと3次として存在できるようになるのではないかと思います。
そして、この先、救急クリニックを開業したいという方々、逆に救急クリニックを応援したいという方々をつなげる組織を作りました。日本救急クリニック協会というNPO団体です。マスコミに取り上げられた我がクリニックのニュースを観て、「応援したい」という一般の方々に、会費を支払って会員になっていただいています。そしてこれから開業したい先生方に、我々先人が得た様々なノウハウを提供する。そして共同購入や症例検討会、学会提示など面白いことに発展すると楽しいなあと思っています。たくさんの人を巻き込んで、救急クリニックを日本各地に根付かせて行きたい……そう願っています。
【関連記事】
「私が“救急科開業医”になるまで【前編】」上原 淳 氏(川越救急クリニック 院長/日本救急クリニック協会 理事長)
「私が総合診療医を選んだ理由[前編]」谷口 恭 氏(太融寺町谷口医院院長)
「『病理医』だからこそ、患者さんのためにできること」堤 寛 氏(藤田保健衛生大学医学部第一病理学 教授)
<PR>救命救急医の採用ニーズと募集情報

- 上原 淳(うえはら・じゅん)
- 1989年産業医科大学を卒業後、麻酔科医として産業医科大学病院、門司労災病院(現・九州労災病院門司センター)、九州厚生年金病院(現・JCHO九州病院)に勤務し麻酔科指導医を取得。福岡市立こども病院・感染症センターなどを経て、1998年から九州厚生年金病院で救急担当医に。2001年から埼玉医科大学総合医療センター高度救命救急センターにて勤務。2010年、救急科に特化した個人病院の川越救急クリニックを開業。 2015年にはNPO法人日本救急クリニック協会を設立し、理事長に就任。
















